睡眠時無呼吸症候群とは

睡眠中に一時的に呼吸が止まったり、低呼吸状態になったりすることで、十分な睡眠をとることができなくなり、様々な症状がみられていると睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)と診断されます。
この場合、体内は低酸素状態となってしまいます。
これによって、疲労感や起床時に頭痛がみられるほか、日中に強い眠気に見舞われ、集中力が低下するなどして、事故やトラブルを引き起こすこともあります。
睡眠時無呼吸症候群を発症する患者さまの多くは、睡眠中に何らかの原因で舌が上気道に落ち込むなどして気道(喉の奥から肺に至るまでの空気の通り道)が狭くなり、その状態で息を吸い込むことで大きないびきが出るようになります。
これはSASのひとつの特徴ではありますが、いびきによって必要とされる酸素が体内に行き渡らなくなり、それによる悪影響が身体のあちらこちらで障害として現れるようになるのです。
以下の症状に心当たりのある方は、睡眠時無呼吸症候群が疑われます
- 家族など同居する方々から「いびきがうるさい」との指摘を受けた
- 日中、強い眠気に襲われている
- 起床時は頭痛がみられやすい
- 熟睡感が乏しい
- 寝起きは、身体が重く感じる
- 集中力や記憶力が低下してきている
睡眠時無呼吸症候群の診断基準
同疾患の発症の有無や病状の進行度(重症の程度)は、AHI(Apnea Hypopnea Index)=無呼吸低呼吸指数と呼ばれる数値を測定することで分かるようになります。
この場合、計測装置を使って被験者の睡眠中の呼吸状態を調べますが、指先や鼻の下にセンサを取り付けるなどして眠りにつくことで発症の有無などが分かります。
AHIとは具体的には、睡眠中1時間あたりで10秒以上の無呼吸および低呼吸(呼吸が浅い状態)が何回あるかということですが、1時間あたりで5回以上みられ、日中に眠気などが現れているとSASであると診断されます。
またSASの重症度の分類として、AHIが5~15回未満という場合は軽症、15回以上30回未満で中等症、30回以上となれば重症と判定されます。
一口にSASと言いましても種類はいくつかありますが、全SAS患者さまの大半は、睡眠中に気道が狭窄してしまうことで起きる「閉塞型睡眠時無呼吸症候群(OSAS)」です。
| AHI:無呼吸低呼吸指数(Apnea Hypopnea Index) 1時間あたりに認められる無呼吸および低呼吸の回数 |
正常範囲内:AHIが5回未満 |
|---|---|
| 軽症睡眠時無呼吸症候群:AHIが5回以上~15回未満の間 | |
| 中等症睡眠時無呼吸症候群:AHIが15回以上~30回未満 | |
| 重症睡眠時無呼吸症候群:AHIが30回以上 |
睡眠時無呼吸症候群(SAS)の種類
一口にSASと言いましても、いくつか種類があり、大きく3つのタイプに分かれます。
閉塞型睡眠時無呼吸症候群(OSAS)
全SAS患者さまの中で最も多いタイプとなります。
無呼吸時であっても胸郭と腹壁の呼吸運動は維持されているものの、上気道が何らかの原因(肥満、舌の巨大化、顎が小さい 等)によって閉塞されてしまうことで、呼吸停止が起きてしまうものです。
中枢型睡眠時無呼吸症候群(CSAS)
主に脳からの呼吸命令が呼吸筋(横隔膜や肋間筋 等)に届かないことで呼吸が停止してしまうタイプです。
この場合は気道が閉塞されないので、いびきは出ません。
原因としては、心不全、脳血管障害(脳梗塞、脳出血 等)、薬剤の影響(オピオイド 等)が挙げられますが、頻度はまれです。
混合型睡眠時無呼吸症候群
中枢型と閉塞型が組み合わさったタイプですが、多くは中枢型から始まって、閉塞型に移行するようになります。
閉塞性SASの主な症状と原因
症状1 大きないびき
そもそもいびきとは、空気の通り道である気道が何かしらの原因で狭窄してしまい、その状態で空気が通っていくと咽頭が振動し、それによって引き起こされる音のことをいいます。
気道が狭窄し、いびきが出るようになる理由
- 加齢による筋力の低下
- 肥満で舌が重くなっている
- 扁桃肥大、顎が小さいもしくは下顎が後退、軟口蓋の部分が長い
ちなみに健康な方でも、仰向けになって寝ていれば、重力の影響などから舌や軟口蓋が気道を狭窄させてしまうことがあります。
このほか、眠っている場合は、筋の緊張がゆるんで出やすくなることもあります。
さらに口呼吸での睡眠というのは、舌が落ち込みやすいのでいびきをかきやすくなることがあります。
健康な方の気道について
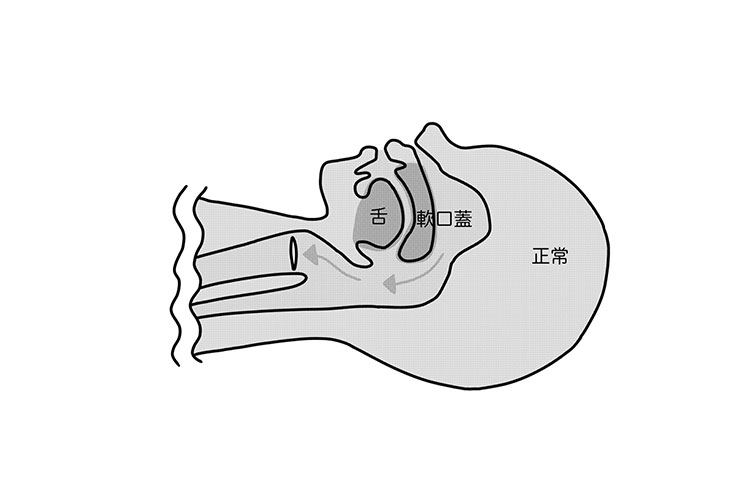
睡眠時は、重力が働きやすくなるので、軟口蓋、舌根、咽頭蓋は下がるようになり、これによって気道狭窄が起きやすくなります。
SAS患者さまの気道閉塞
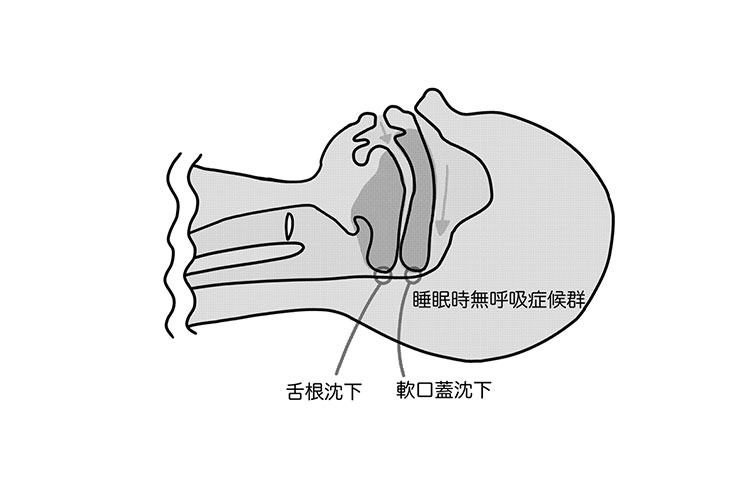
鼻や喉に異常がみられるとなれば、気道は慢性的に狭窄していくほか、場合によっては気道が塞がって、呼吸困難になることもあります。
症状2 寝相が悪い、寝汗をかく、起きて何度もトイレに行く
閉塞型睡眠時無呼吸症候群(OSAS)の患者さまの場合、無呼吸時はいびきが止まってしまい、その後は苦しそうに呼吸をしたり、大きないびきをかきながら呼吸をしたりといったことがみられます。
上記の呼吸をすることで、寝相が悪い、寝汗をかくようになるほか、夜中に何度も目が覚めて度々トイレに行くこともあります。
症状3 倦怠感や頭が重い
無呼吸時にあると、酸欠のような状態が起きるようになります。
これによって、朝の起床時に酸素不足の影響で頭が重く感じることがあります。
この状況というのは、無酸素運動を行っているのと同じ環境になることから、休むために睡眠をとっているものの、全身に倦怠感がみられたり、不眠になったりということがあるのです。
症状4 日中の眠気
SAS患者さまは、呼吸が止まったり、再開したりを繰り返すわけですが、その際というのは実は脳が覚醒しており、睡眠は途切れ途切れとなっています。
ただ眠っている本人は脳が覚醒している(起きている)という自覚はありません。
それでも脳は覚醒しているので、熟睡することができなかったり、レム睡眠が細切れになったりするようになります。
つまり布団の中で7時間の睡眠をとっているつもりでも、SASによって脳が覚醒することがあれば、睡眠時間は十分にとったとしても、睡眠時間がしっかりとれていない睡眠不足と同じ状態になってしまうのです。
眠気の状態のセルフチェック
ご自身の睡眠がどれくらいなのかを自覚するセルフチェックをしてみませんか?
以下の8つの質問項目がありますが、それに対して眠気の状態がどれくらいあるかを0~3の中から選んでください。
これによって眠気の状態というのがわかるようになります。
| 眠気の状態 | 0:眠ってしまうことはない |
|---|---|
| 1:時に眠ってしまう | |
| 2:しばしば眠ってしまう | |
| 3:ほとんど眠ってしまう |
| 質問 | ||||
|---|---|---|---|---|
| 1. 座って何かを読んでいる時(新聞、雑誌、本、書類など) | 0 | 1 | 2 | 3 |
| 2. 座ってテレビを見ているとき | 0 | 1 | 2 | 3 |
| 3. 会議、映画館、劇場などで静かに座っているとき | 0 | 1 | 2 | 3 |
| 4. 乗客として1時間続けて自動車に乗っているとき | 0 | 1 | 2 | 3 |
| 5. 午後、横になって休息をとっているとき | 0 | 1 | 2 | 3 |
| 6. 座って人と話をしているとき | 0 | 1 | 2 | 3 |
| 7. 昼食をとった後(飲酒なし)、静かに座っている時 | 0 | 1 | 2 | 3 |
| 8. 座って手紙や書類などを書いているとき | 0 | 1 | 2 | 3 |
セルフチェックの結果、合計点数は何点になりましたか?
13点以上という場合は、眠気による自覚症状は出ているとされています。
また点数が高くなればなるほど、眠気の自覚は強く出るので、何かしらの睡眠障害があることが考えられます。
なお重症のSAS患者さまでは、眠気の症状が伴うとされる方は全体の40%程度という報告もありますので、必ずしも眠気がないからSASではないということではありません。
ただ眠気の症状があるという方については、SASやほかの睡眠障害が原因となって引き起こされているケースが高いとされています。
閉塞性SASによる社会的影響について
先にも述べましたが、睡眠時無呼吸症候群(SAS)は様々な症状が現れるようになります。
その中でも日中の眠気が原因となって、交通事故や災害事故を引き起こすケースは少なくないです。
さらにSAS患者さまの生活の質(QOL)を調査した結果によれば、軽症から中等症の方では活力が失われるとされ、重症の方に目を向けると幅広い項目でQOLが障害されているとのデータもあります。
またSAS患者さまご自身だけでなく、同居されているご家族の方のQOLも障害されているといった報告もみられています。
閉塞性SASの合併症
睡眠時無呼吸症候群を無治療のまま放置し続けると、以下の合併症を併発するリスクが高くなります。
閉塞性睡眠時無呼吸症候群(OSAS)では、急性期と慢性期で以下の発症リスクが挙げられます。
急性期のリスク
- 起床時の頭痛
- 頭重
- 倦怠感
- 集中力の低下
- 記憶力の低下
- 日中の眠気
- 交通事故
- 生産性の低下
- 作業ミスによる労働災害 など
慢性期のリスク
- 高血圧
- 糖尿病
- 心不全(全体の30~40%の方はSASを合併しているといわれている)
- 心血管障害
- 夜間突然死
- 脳梗塞
- 認知障害
- 発育不全
小児で睡眠時無呼吸症候群(SAS)を引き起こすと発育障害を引き起こすリスクが高いです。
この場合、SASによって睡眠が障害されてしまうと、睡眠中に分泌されるはずの成長ホルモンが不足するからとされているからです。
なお呼吸が止まっていなくても、いびきをかいている状態は正常な呼吸とは言えず、同じように成長ホルモンは不足するようになります。
なおSAS患者さまが高血圧を発症するリスクは健常者の方と比べると1.37倍になるとされ(Neito FJ.JAMA2000;283;1829-1836)、夜間心臓突然死は健常者の方の2.61倍(Gami AS.N Engl J Med 2005;352;1206-1214)になるといわれています。
また脳血管障害(脳梗塞 等)であれば、健常者の方と比較すると発症リスクは3.3倍(Yaggi HK et al,N Engl J Med 2005;353;2034)に跳ね上がります。
前述のようにSASを発症すると酸欠状態となるわけですが、その量の酸素を全身に行き届くようにするためには、心臓や血管に大きな負担をかけなくてはなりません。
それでも放置したままとなれば、何かしらの生活習慣病(高血圧、糖尿病、心筋梗塞など虚血性心疾患、脳血管障害(脳梗塞 等) など)を併発させることになります。
閉塞性SASの疫学
一般市民が対象となる調査によると、AHI5以上の方で日中の眠気があるとされる方は、約200万人(男女別等の割合:男性3.3%、女性0.5%、全体で1.7%))いるのではないかと考えられています。
発症しやすい世代でみれば、男性は肥満傾向になりやすい40~60代、女性は閉経後に閉塞性睡眠時無呼吸症候群の患者さまが多くなるとしています。
※睡眠呼吸障害Update.2002.P.2-8
肥満の定義
BMI(Body Mass Index:肥満度を示す)の算出方法は以下の通り
体重(kg)÷(身長m×身長m)=BMIの数値が25以上で肥満と判定
肥満の方はSASの発症リスクが高く、さらに重症化しやすいということがあります。
ただ肥満状態でない方であっても、別の条件が積み重なることでSASを発症するようになります。
日本の10施設において要治療とされる群にBMIに関連したアンケート調査を実施した結果、SASを発症している患者さまの3割程度(30%)の方は、BMIの数値が25未満であったということが分かっています。
つまり全体の30%ほどの方は肥満でなくてもSASを発症していることが判明しています。
このことから日本人のSAS患者さまは、人種あるいは骨格的な特徴(形態的問題)によって発症しやすいこともあるのではないかとも言われています。
※睡眠呼吸障害Update.日本評論社.2002.P101-107
主な治療法
SASの治療につきましては、患者さまの症状の程度や原因などをしっかり把握したうえで、CPAP療法、マウスピースを装着しての就寝、生活習慣の改善等を行っていきます。
その中でもCPAP療法は、閉塞性睡眠時無呼吸症候群の中等症以上の患者さまに有効とされる治療で、圧力の加わった空気を送る装置に付いている鼻マスクを鼻に装着し、眠りにつきます。
これによって、圧が加わった空気が気道へと送られるようになるので、常に閉塞となる状態は回避されるため、いびきも解消されるようになります。
同療法は、睡眠時無呼吸症候群の患者さまに対してよく行われますが、肥満など根本的な原因による気道閉塞であれば、それに対する治療も必要です。
なお軽度な閉塞性睡眠時無呼吸症候群の患者さまに対しては、マウスピースを就寝時に装着する治療が行われます。
専用のマウスピースについては、当院と提携している歯科医院にて製作します。
この場合、睡眠時にのみ装着しますが、その際は気道を広げて空気を取り込みやすくするため、下顎は上顎より前に出す状態にして固定します。
なお根本的な原因が判明している場合は、それに対する治療も行うようにしてください。
例えば肥満であれば、減量する必要があります。
そのためには、食事面では、あまり食べ過ぎない(適正なカロリー摂取)、栄養バランスのとれた食事メニューにするなど食生活を見直します。
また適度な運動(中強度の強さ(息がやや上がる程度)による有酸素運動(ウォーキングなら1日30分以上 等)をできれば毎日)は、脂肪を燃焼させやすくするので、これも効果的です。
また、睡眠薬を使用されている方は、種類によっては筋弛緩作用がみられるタイプもあり、これが原因となることもあります。
したがって服用されるという方は、まず医師に相談されるようにしてください。
その他の睡眠障害
睡眠障害の中でも、睡眠時無呼吸症候群(SAS)は一般的にもよく知られていますが、そのほかにもたくさんあります。
なお睡眠関連疾患国際分類(ICSD-II)によれば、睡眠障害は90種類以上に分かれるとしています。
以下では、代表的な睡眠障害について紹介いたします。
不眠症
不眠症について
睡眠障害の中では代表的な疾患とされ、布団の中に入っても寝つきが悪い、眠りたいという意識が強くなると逆に目が冴える、寝つきは良くても途中で目が醒める、起床予定時間よりも早く起きてしまい、それ以降は眠れなくなるといった症状がみられます。
このような場合、できるだけ少ない量であっても効力が高いとされる治療薬を選択するなどしていきます。
各種睡眠障害の一部紹介
睡眠時無呼吸症候群(SAS)
睡眠時無呼吸症候群とは
数ある睡眠障害の中で、最もよく知られている疾患のひとつでもあります。
SASの患者さまに関しては、睡眠時間を十分にとったとしても、熟睡感を得られにくいということがあります。
寝ている途中によく目覚めてしまう、いびきが大きいとの指摘を受けた等に心当たりのある方は、速やかにSASの検査を行うようにしてください。
その結果、SASの診断がついたとしても、適切な治療を受けることができれば、健康な方と変わらない日常生活を過ごせるようになります。
睡眠時無呼吸症候群の詳細は、同ページのトップをご覧ください。
入眠障害(不眠症)
入眠障害とは
不眠症のひとつで、最もよくみられやすいとされるタイプです。
つきが悪いことで引き起こされますが、この場合の多くは精神的な問題によるものです。
ただ睡眠衛生(眠りにつく環境や日頃の生活習慣 等)が問題だったり、精神的な面と両方が関係していたりということもあります。
むずむず脚症候群
むずむず脚症候群とは
脚がむずむずとした不快な感覚に見舞われ、それによって入眠障害が起きている状態がむずむず脚症候群です。
多くは、夕方から夜間の時間帯にかけて、脚を中心にムズムズするようになるほか、痛みやかゆみの症状などが出たりすることもあり、じっとしているのが困難となります。
これが不眠につながっていくのですが、脚を動かすことで症状が軽減することもあります。
治療としては、ドパミン作動薬や鉄剤などを用いる薬物療法を用いるほか、生活習慣の改善(規則正しい生活、身体を動かす、禁煙・禁酒 等)を行うことで症状を和らげていきます。
概日リズム睡眠障害
概日リズム睡眠障害とは
起床時間よりもかなり早く目覚めてしまう、あるいは起床予定時間に起きることが困難となっている状態になるのが概日リズム睡眠障害です。
つまりこれは、社会生活(学校や会社等)を送るにあたって、眠ったり、目覚めたりする時間帯がずれている状態になっています。
タイプとしては、寝る時間が極端に遅くなる(遅い時間でないと眠れない)ことで、朝が起きられなくなる睡眠・覚醒相後退障害によるものが多いです。
原因としては、不規則な交代勤務、時差ボケ、夜中にスマホを長時間利用する、ストレスなどが挙げられます。
同睡眠障害になると、社会生活を送っている方であれば、遅刻や欠勤がみられるほか、全身の倦怠感や立ちくらみのほか、うつ症状が現れることもあります。
治療をする場合は、生活リズムを一定させることが大切です。
具体的には、朝の光を浴びる、高照度光療法を受ける、薬物療法(メラトニン受容体作動薬 等)を行うなど、体内時計を整える治療をしていきます。
過眠症
睡眠時間を十分にとっているにも関わらず、日中も強い眠気に見舞われ、居眠りをしてしまうというのが過眠症です。
過眠症と診断される方は、不眠症ほど多くはないです。
この場合は、睡眠不足の状態にあるか、生活リズムは一定なのかを確認し、重症度の評価などをしたうえで、最適とされる治療法を検討していきます。


